心停止、呼吸停止の時になる、

コードブルーとか、
ドクターハリーとは違います。
これらは心停止しているので、ACLS(二次心肺蘇生法)に移行するのが必須です!
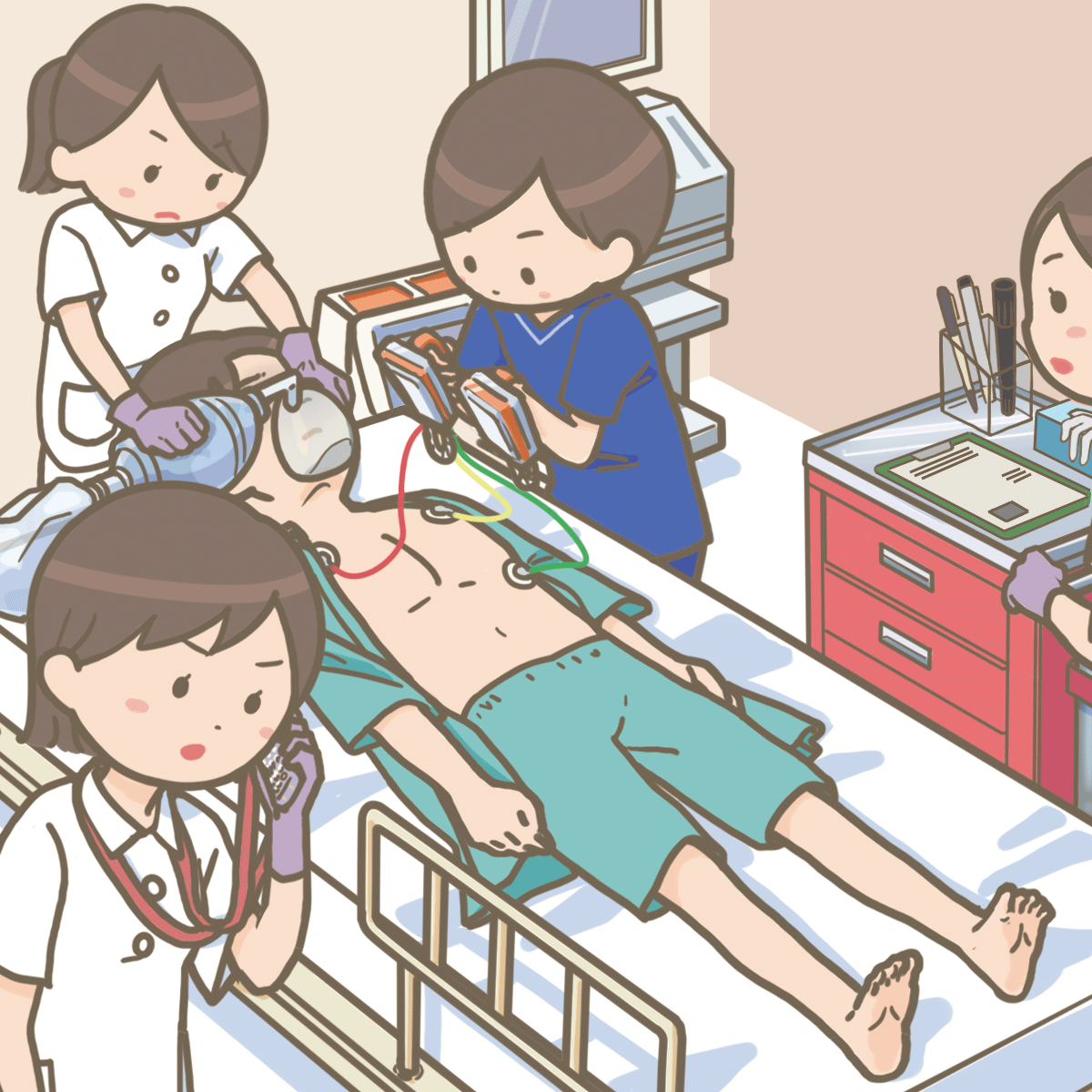
RRSとはラピッドレスポンスシステムの略語であり、
院内迅速急変対応システムのことで、
RRTをラピッドレスポンスチームの略語
院内迅速急変対応チームのことをいいます。

違いは、急変を予測して、最悪の状態、心停止を回避するというのが前提
なぜ、急変予測が必要なのか?
一度心臓が止まると、不利なんです
全身が
酸素不足、血流不足となり、
生命維持の要である、臓器が動かなくなる
心臓が復活しても、
各主要臓器のダメージによっては、回復するまでに時間を要するんです
だから、心停止する前に
早期発見、早期介入しようっていうのがRRSの目的です
RRSは、10年以上前からあったシステムなのですが、
浸透するまでが難しくて、
RRSを日本に浸透させようとした、
諸先生方の研究結果で、
RRSの有用性が示されてきたんですね
この流れから、
2022年度の診療報酬で急性期充実加算でRRS体制があって、稼働していることが算定要件にはいりました。
私は、2015年に、実働部隊ではありませんが、
職場のシステム作りには駆り出されていました。
職場は発展途上中なので、苦労しています。
職場のコードブルーシステムやRRSについては言いたいこといっぱいあるんですが、
実働部隊ではないので、さすがに他部署のことには口は出せません。
こうあるべきじゃないっていう信念はずっと持ち続けてますけど。
RRSを知ったのは、FCCSの受講の時だから、2011年前後でしょうか。
実働部隊じゃないですが、
所属病棟の急変前の事前察知は、早いと思ってる( ´∀` )
認定看護師かつ、ICU経験者なんで
当たり前だろといわれれば、
はい、そうですよねって言うしかない💦
この中にRRSハンドブック(日本語版)があります。
140ページ台にもなるもので印刷すると相当なことになる。
RRS体制をもっている病院は研修が必要であり、その研修がいまのところ3つのみ
一つが
「Rapid Response System 出動スタッフ養成コース(日本集中治療医学会認定ハンズオンセミナー)」を受けること。
一つが
→SCCM(米国集中治療医学会)の「FCCS(Fundamental Critical Care Support)」を受講すること
一つが
→「RRSセミナー〜急変時の迅速対応とRRS」のセミナーを受けること。
次の開催は不明?
RRS関連のセミナー増えてきていますが加算要件となるものは、限られているようです。
私はFCCS受けていますが2011年でしたから、もちろん更新は過ぎました。
古い本と受講証はすでにゴミ行きですよ (´;ω;`)
FCCS第3版 2018年発売は手に入れました!
というわけで、一番の近道はFCCSを受けること。
ただ、混みあうことは予想されます。
(2022年7時点では混んでいたそうです!)
コードブルーよりRRSの方がいい理由がもう一つ
コードブルーは、病院内の医師、看護師、各コメディカルが集まってきて
統率がとれないことがしばしば
解散した後は、嵐が去っていった後のような状況、
色々な物が散乱しています
RRSは、厳選されたチームが出動し、対応
急変予測をし、集中治療領域への橋渡しが必要かどうかを判断します
急変に強いチームが動くので、効率的な動きがみれます
急変の6~8時間前には、
「予兆があらわれる」と言われています。
それに気づけるかどうかは、
知識をしっているかどうか、です。
基本は、
みて!
きいて!
さわって!
です。
インスタグラムでも今後まとめていこうと思います!
いざ、
「できる!看護師!!」
目指しちゃいましょう☆ 